Article妊娠糖尿病とダウン症は関係ある?胎児への影響や検査について解説
未分類 2025.01.18

妊娠糖尿病と診断された方や、その可能性を指摘された方からは、胎児への影響、特にダウン症との関連性を心配される声も聞かれます。しかし、妊娠糖尿病とダウン症には直接的な因果関係はありません。
妊娠糖尿病は放置すると母体と胎児に影響を及ぼす可能性がありますが、適切な管理により無事に出産を迎えられた方も多くいます。
この記事では、妊娠糖尿病とダウン症の関係性やそれぞれの特徴、診断基準などを詳しく解説します。正しい知識を得て、不安の軽減に役立ててください。
妊娠糖尿病とダウン症の直接的な関係はない
「妊娠糖尿病になるとダウン症の赤ちゃんが生まれやすいのでは」と不安を感じる妊婦さんもいらっしゃいますが、両者に直接的な因果関係はありません。
妊娠糖尿病は、妊娠中に発見もしくは発症した糖尿病までいたっていない軽い糖代謝異常を指します。一方、ダウン症は染色体の数的異常(21番染色体が3本ある状態)が原因で起こる先天性疾患です。
発生メカニズムがまったく異なるため、直接的な関係はないといえます。
ただし、35歳以上の高齢妊娠の場合、妊娠糖尿病とダウン症のどちらも発生リスクが高まります。高齢妊娠の場合は、定期的に医師の診察を受けることが大切です。
妊娠糖尿病とは
妊娠糖尿病とは、妊娠中に発見または発症した、糖尿病ほどではない軽い糖代謝異常のことです。これまで糖尿病と診断されたことがない女性でも、妊娠中になる可能性があります。
原因
妊娠糖尿病のおもな原因は、妊娠中の母体に起こるホルモンバランスの変化です。
胎盤から分泌されるホルモンには、血糖値を下げるインスリンの働きを抑える作用があります。また、胎盤ではインスリンを壊す作用をもつ酵素も分泌され、妊娠していないときに比べ、血糖値が上がりやすくなるでしょう。
特に、妊娠後期には高血糖をきたす場合があり、定められた基準を超えると妊娠糖尿病と診断されます。
合併症
妊娠糖尿病では、母体と胎児の両方に合併症のリスクがあります。血糖値のコントロールにより予防が可能ですが、起こりうる合併症を確認しておきましょう。
母体合併症
妊娠糖尿病になると、母体にさまざまな影響が出る可能性があります。おもな合併症は、以下のとおりです。
- 妊娠高血圧症候群
- 流産、早産
- 帝王切開率の上昇
- 羊水過多
- 感染症の併発
妊娠糖尿病は妊娠高血圧症候群を引き起こす原因となり、発症すると血圧が上昇し、むくみや尿タンパクが出現します。また、妊娠37週未満での出産となるリスクも生じるでしょう。
胎児合併症
母体が妊娠糖尿病になると、胎児には以下のような合併症が出る可能性があります。
- 巨大児(4,000g以上)
- 肩甲難産(肩甲骨が引っかかった状態)
- 子宮内胎児死亡
- 新生児低血糖
- 呼吸窮迫(きゅうはく)症候群(出生直後の呼吸障害)など
母体の高血糖により胎児に過剰なブドウ糖が供給されることで、胎児が必要以上に大きく成長してしまう可能性があります。これにより、出産時の難産や帝王切開のリスクが高まるでしょう。
また、出生直後には母体からの過剰な糖分供給が途切れるため低血糖となり、治療が必要になるケースもあります。
これらの合併症は、血糖値のコントロールをしっかりおこなうと、予防できる可能性が高くなります。妊婦健診で定期的に血糖値をチェックし、必要な治療を継続することが大切です。
なりやすい人の特徴
妊娠糖尿病になりやすい人には、以下のような特徴があります。
- 肥満
- 家族に糖尿病の人がいる
- 高齢妊娠(35歳以上)
- 尿糖の陽性が続いている
- 大きな赤ちゃんを産んだことがある
- 原因不明の流産・早産・死産の経験がある
- 羊水過多
- 現在、または過去に妊娠高血圧症候群
これらに該当する場合は、注意深く観察していきます。
ダウン症とは
ダウン症(21トリソミー)は、21番目の染色体が3本になることで起こる先天性の染色体異常です。通常の染色体は23対46本ですが、ダウン症では47本となります。
原因
ダウン症には標準型(トリソミー型)、転座型、モザイク型などがあり、その多くが、21番染色体が過剰となっている標準型です。
標準型は、受精卵になる前の卵子または精子が成熟する過程において、染色体がうまく分かれずに1本過剰になることで起こります。これは、母親の加齢とともに頻度が増加するとされています。
発生頻度
ダウン症の発生頻度は、母体の年齢と関係があります。35歳以上の高齢妊娠では、ダウン症児が生まれる可能性がさらに高くなります。
厚生労働省の資料によると、母体年齢別の発生頻度は、以下のとおりです。
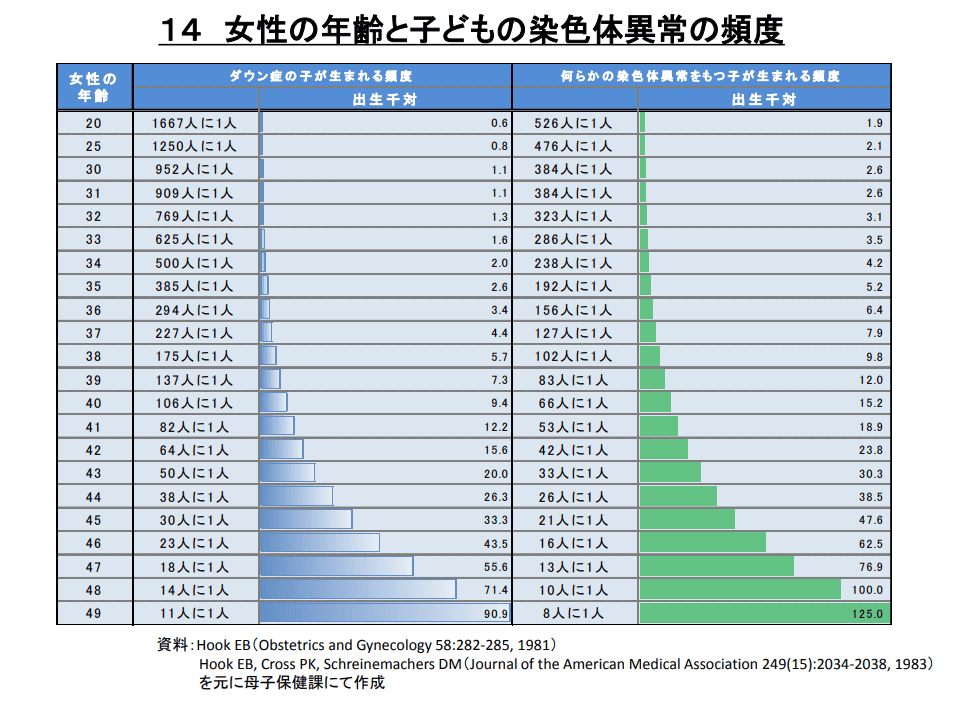
引用:厚生労働省|「不妊に悩む方への特定治療支援事業等のあり方に関する検討会」報告書 参考資料
ただし、これらの数値はあくまでも統計的な確率であり、個々の妊娠においてダウン症の有無を判断するものではありません。過去の妊娠でダウン症児を出産していない方でも、ダウン症児を妊娠する可能性はあります。
より正確な診断には、出生前診断などの検査が必要です。
症状や予後
ダウン症の胎児期の特徴と出生後に起こりうる症状は、以下のとおりです。
| 胎児期の特徴 | ・約70~80%が流産
・胎児発育不全 ・胎児水腫(全身のむくみ) ・胸水や腹水の貯留 ・肝腫大 |
| 出生後の身体的特徴 | ・目じりが上がった形の目
・平らな顔立ち ・小さめの耳 ・手のひらの猿線 ・筋肉の低緊張 |
| おもな合併症
(頻度) |
・先天性心疾患(約50%)
・消化器系の異常(約12~20%) ・造血異常(約10%) |
早期発見・早期治療により、多くの合併症は適切な管理が可能です。現在の医療では、平均寿命は60歳前後まで延び、早期からの療育支援により多くの方が就労し充実した社会生活を送っています。
妊娠糖尿病とダウン症の診断基準
妊娠糖尿病とダウン症の診断基準は、まったく異なります。それぞれ解説します。
妊娠糖尿病の診断基準
妊娠糖尿病は、妊娠初期と中期で検査をおこないます。
妊娠初期では、通常の血液検査により血糖を測定し、医療機関で定めている基準値を超えている場合に、75gブドウ糖負荷試験を実施します。
妊娠中期では、ジュースを飲んで血糖を検査する試験(50gグルコースチャレンジテスト)で140mg/dl以上の場合、もしくは通常の血液検査で100mg/dl以上の場合にこの試験がおこなわれるでしょう。
75gブドウ糖負荷試験で、以下3項目のうち1つでも該当した場合、「妊娠糖尿病」の状態です。
- 空腹時血糖:92mg/dl
- 1時間後の血糖:180mg/dl以上
- 2時間後の血糖:153mg/dl以上
医師や助産師に検査を指示された場合は、従いましょう。
ダウン症の診断基準
ダウン症は、妊娠10~12週以降に超音波検査で見つかることが多いでしょう。よく見られる所見は、以下のとおりです。
- 頸のむくみ(胎児項部浮腫:NT肥厚)
- 鼻の低さ
- 耳の小ささ
- 手足の短さ
- 心疾患や消化管疾患等の合併症
ダウン症を含めた染色体異常を疑った場合、羊水検査で確定診断をおこないます。
妊娠糖尿病の治療方法
妊娠糖尿病の基本的な治療は、食事療法と運動療法です。血糖値が高い場合は、インスリン注射を使った薬物療法をおこなうこともあります。
普段の血糖値を把握するために、妊婦さんは自宅で血糖自己測定器を使用することになるでしょう。それぞれの治療法を解説します。
食事療法
血糖コントロールのためには、適切な食事をとることが重要です。基本的なポイントは、以下のとおりです。
- 適切なエネルギー量をとる
- 栄養バランスを考える
- 規則正しく食べる
- ゆっくりよく噛む
- 鉄やカルシウムを意識する
胎児や母体の健康のために、食事面も十分に気を付ける必要があります。
運動療法
運動療法は血糖コントロールの改善につながり、体重増加を抑えるなどの効果もあります。しかし、可能かどうかは妊婦さんの状態によるため、必ず医師の指示のもとおこないましょう。
妊娠中にできる運動としては、ウォーキングやヨガ、体操などがあげられます。
薬物療法
なかには、インスリン注射を使った薬物療法が必要になるケースもあります。食事療法のみでは血糖コントロールが難しいときなどに、医師から話がされるでしょう。
妊娠糖尿病は産後に正常化する人も多い
妊娠糖尿病であっても、出産後、血糖が正常化する方も多くいます。ただし、20~30年後にはその半数が糖尿病になってしまったという研究もあるため、出産後も定期的にフォローを受けることが大切です。
まとめ
妊娠糖尿病になったからといって、ダウン症の赤ちゃんが生まれる確率が高くなるわけではありません。これらには、直接的な関係はないため、正しく理解しておくことが重要です。
ただし、35歳以上の高齢妊娠の場合には、妊娠糖尿病とダウン症のどちらも発生リスクが高まるとされています。妊婦健診を定期的に受け、心配な点がある場合は医師や助産師に相談すると安心につながるでしょう。